国試のための 細胞診 知識を全てまとめました


今回は細胞診について。
国試でも細胞診の問題は結構出題される。
細胞診の基礎知識をイラスト付きで紹介するよ!
細胞診とは個々の細胞で疾患を判定する方法
細胞診と対照的なのは組織診です。
それぞれの長所と短所を比較して覚えておきましょう。
| 細胞診 | 組織診断 | |
|---|---|---|
| 原発部位の推定 | 直接擦過以外 では困難 | 可能 |
| 腫瘍の浸潤度・深達度の判定 | 困難 | 可能 |
| 患者への侵襲性 | 低い | 高い |
| 検査の反復 | しやすい | しにくい |
| 標本作製の 簡便さ | 簡便 | 煩雑 |
| 標本作製の速さ | 速い | 遅い |
| 検体の採取範囲 | 生検よりは広い 手術検体よりは狭い | 生検検体は狭い 手術検体は広い |
| 液状検体の 有用性 | 有用 | 煩雑 (セルブロック法で可) |
この中の特に重要なものをイラスト付きで見てみましょう。

この中の特に重要なものをイラスト付きで見ていきます
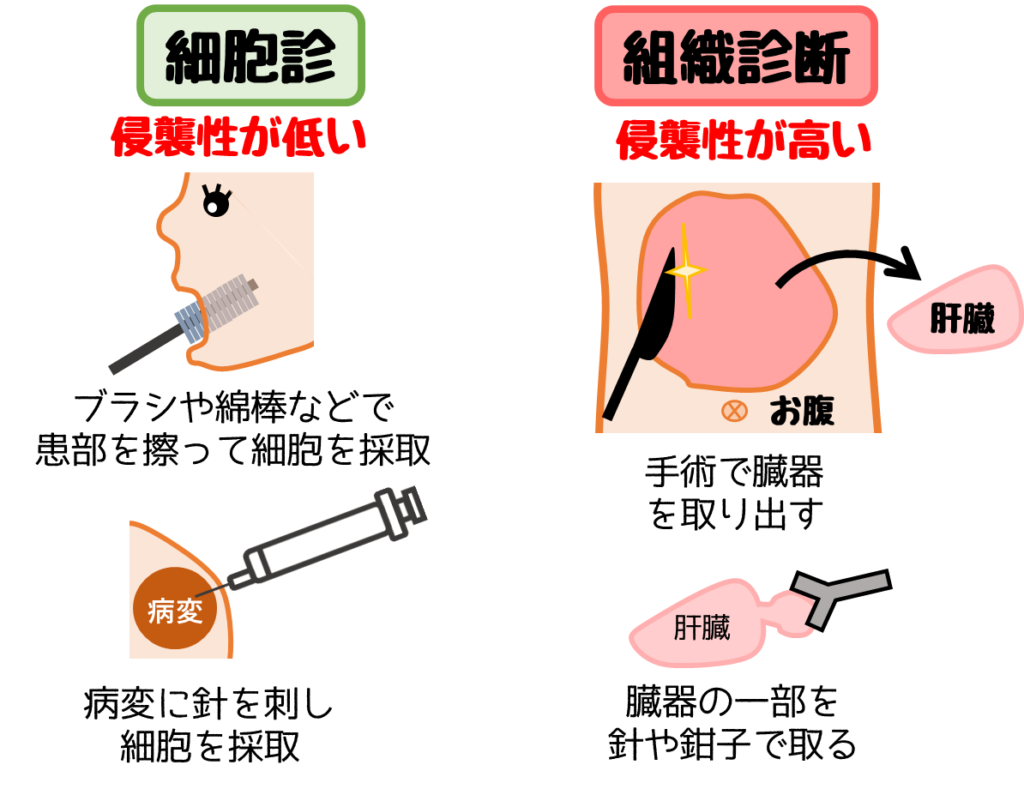
細胞診は侵襲性が低い
組織診と比較して細胞診は侵襲性が低いです。
細胞診は表面を擦ったり(擦過したり)、細い針で穿刺するため痛くない。
つまり侵襲性が低い。
組織診は手術で臓器を丸ごとまたは一部を取るため痛い。
つまり侵襲性が高い。
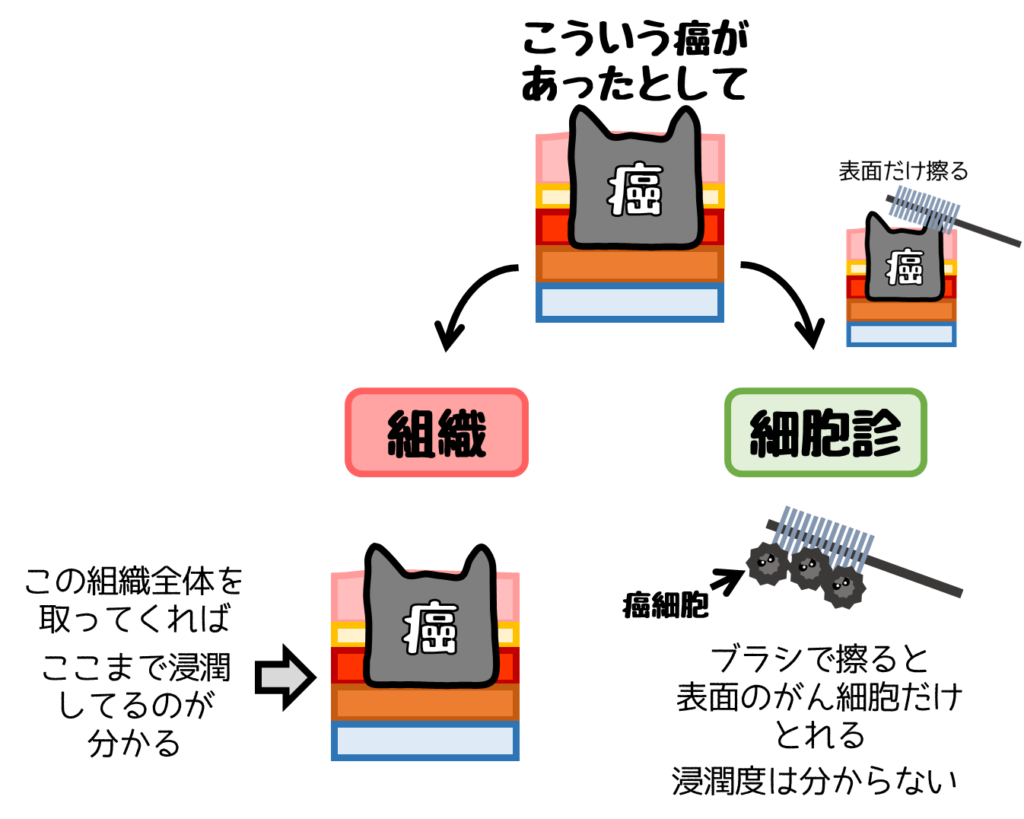
細胞診は腫瘍の深達度(浸潤の有無)が分からない
細胞診は擦るなどして病変の一部しか取れない。
そのため、どこまで浸潤しているか分からない(深達度が分からない)。
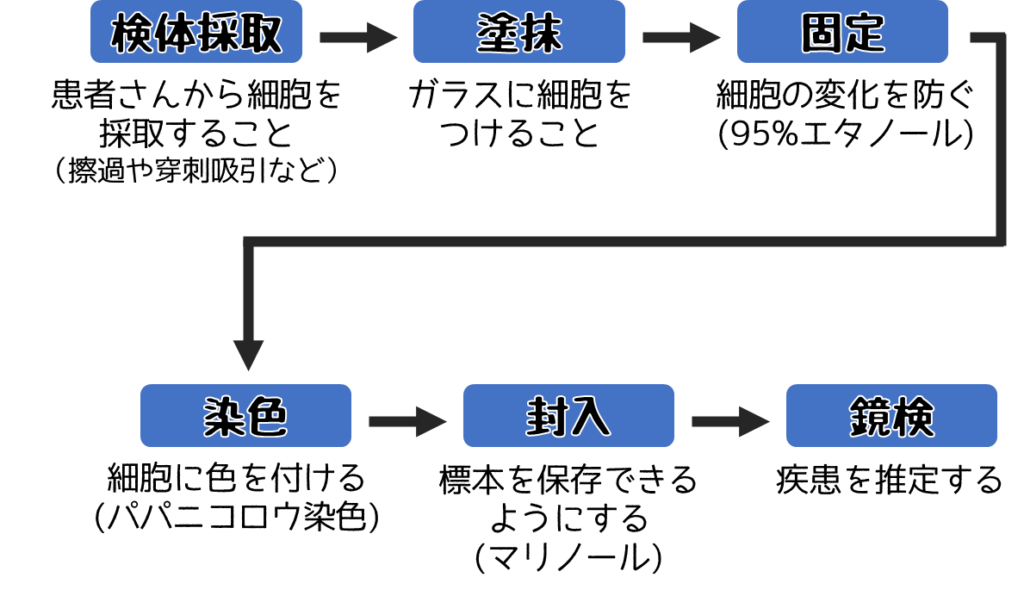
細胞診 標本作製の流れ

この中で重要なポイントだけ見ていきましょう。
4種類の細胞診検体(採取法)と特徴
細胞診の検体と採取法には主に以下の4つがある。
❶液状検体

液状の検体の全てをこのように呼ぶ。
- 尿
早朝尿は変性が強いため細胞診では用いない。
随時尿を用いる。 - 体腔液
胸水、腹水、心嚢水、髄液などの総称。
蛋白量や細胞量が多いものは滲出液、少ないものは漏出液と呼ばれる。
腫瘍性の体腔液では滲出液。
フィブリン析出防止のために抗凝固剤を添加することがある。 - 喀痰
呼吸器系の疾患を検出する検体。
肺胞マクロファージ(塵埃細胞)がない場合は検体不適正となる。 - 膵液・胆汁
消化酵素を含むため処理するまで氷冷する必要がある。
液状検体は自然剝離した細胞を見るため剝離細胞診とも呼ばれる。
スクリーニングに用いやすい。
液体の粘性が弱いものは遠心し、粘性が強いものはすり合わせ法を行う。
❷擦過
綿棒やブラシで擦って細胞を採取する方法。
- 口腔
- 気管支
- 胆管
- 子宮頸部
- 子宮内膜
など
新鮮な細胞が採取されやすいため、剥離細胞より変性が少ない。
また、液状検体より細胞量が多い。
❸穿刺吸引

針で穿刺した後に陰圧をかけて吸引し、細胞を採取する方法。
超音波やCTのガイド下で行うこともある。
- 甲状腺
- 乳腺
- リンパ節
- 体腔液
- 気管支
- 胸腺
- 膵臓(EUS-FNA)
- 消化管(EUS-FNA)
など
❹EUS-FNA

穿刺吸引の派生のような方法。
超音波が付いた内視鏡(EUS)を用いて穿刺吸引(FNA)を行う。
深部の消化管などから超音波画像を見ながら細胞を採取できる。
- 微量腹水
- 消化管粘膜下腫瘍
- 膵腫瘤病変
- 腹腔内腫大リンパ節
- 肝腫瘤
- 骨盤内腫瘤
- 縦隔・肺疾患
- 治療の判定に組織学的根拠が必要な場合
- 良悪性の鑑別診断
- 悪性腫に対する進展度の診断
超音波プローブにはコンベックス型を用いることが多い(ラジアル型を用いることもある)。
- 出血傾向がみられる場合
- EUSで病変が抽出できない場合
- EUS-FNAによって強く偶発症が危惧される場合
- 嚢胞性病変(欧米は適応)
など
塗抹法とは採取した検体をガラスに付けること
検体を採取したら次はスライドガラスに塗抹します。
塗抹法は検体の性状によって変える必要があります。
- 直接塗抹法
- 引きガラス法
- すり合わせ法
- 捺印法
- 圧挫法
- 吹き付け法(穿刺吸引)
- 集細胞法

各方法の特徴とどの検体にどの方法を用いるかを覚えましょう。
❶直接塗抹法
擦過して取った細胞を直接スライドガラスに塗抹する方法。
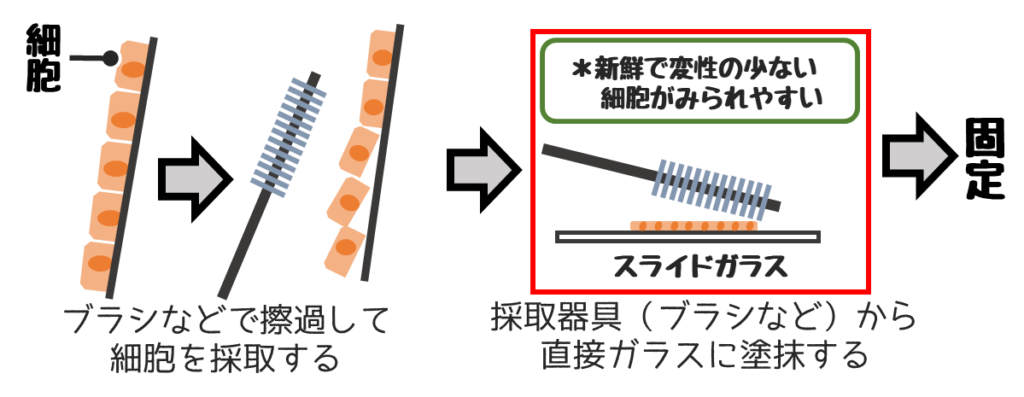
子宮頸部、気管支、口腔、膵管、胆管などブラシが入る部分に用いる。
❷引きガラス法
液状検体に用いる方法。
癌細胞などの有核細胞はバッフィーコート層(有核細胞層)に存在するため、バッフィーコート層から検体を採取する。
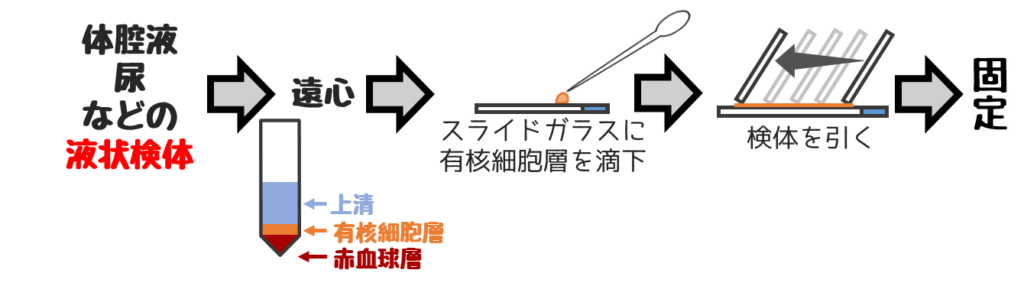
比重の高い癌細胞などは引き終わりに集まりやすい。
そのため、細胞診検体は引き終わりは止めて厚くする。
※血液検体は引き終わりを作らず、最後は薄くする。
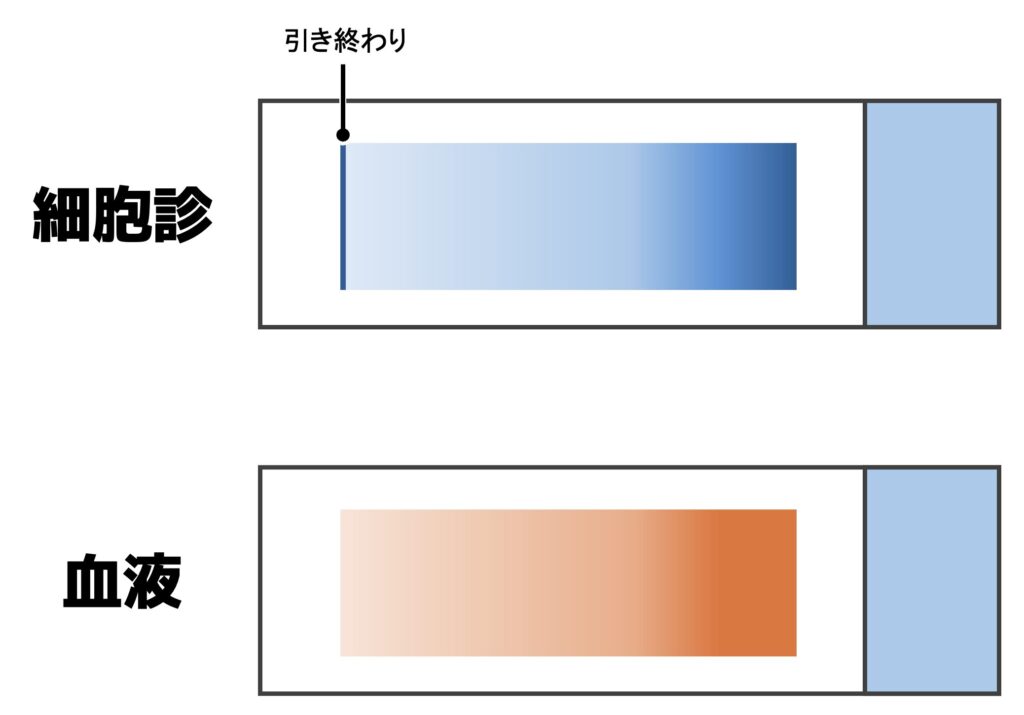
- 細胞診検体
パパニコロウ染色が行われ、細胞が重なっても見えやすい。そのため引き終わりが厚くなっても問題なく細胞が見える。 - 血液検体
ギムザ染色が行われ、細胞が重なると見えにくい。そのため引き終わりが厚くなると細胞が見えなくなる。
粘度が高い場合と低い場合で引き方が異なる。
- 粘度が高い場合
引きガラスの角度を低くし、引く速度を遅くする - 粘度が低い場合
引きガラスの角度を高くし、引く速度を速くする
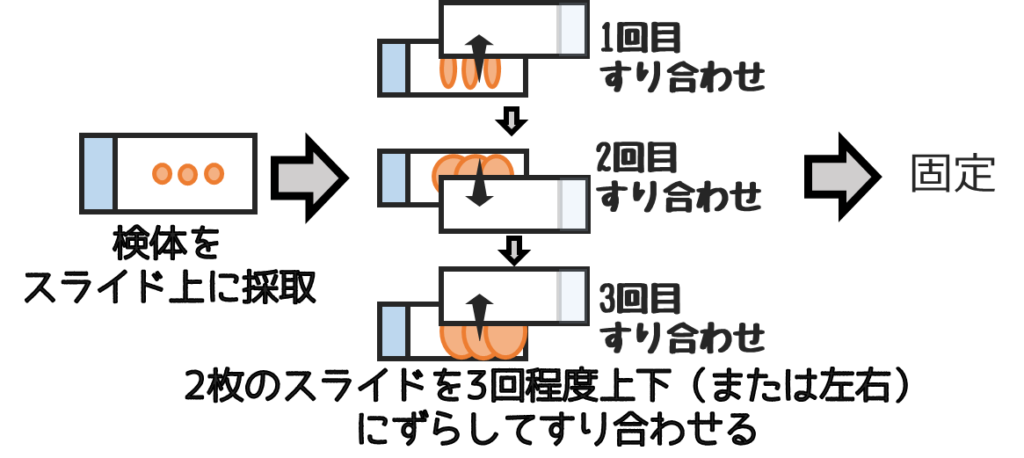
❸すり合わせ法
喀痰など粘度の高い検体に用いる方法。
細胞の挫滅(破壊)を防ぐため、すり合わせ回数は3回以内におさめる。
問題文に【十分に】や【均一になるまで何度も】などは不正解となる。
❹捺印法(スタンプ)
ホルマリンなどで固定されてない未固定の臓器に用いる。
リンパ節や脳腫瘍が多い。
臓器を半分に切り、その割面を軽くスライドガラスに押し付けて細胞を塗抹する。
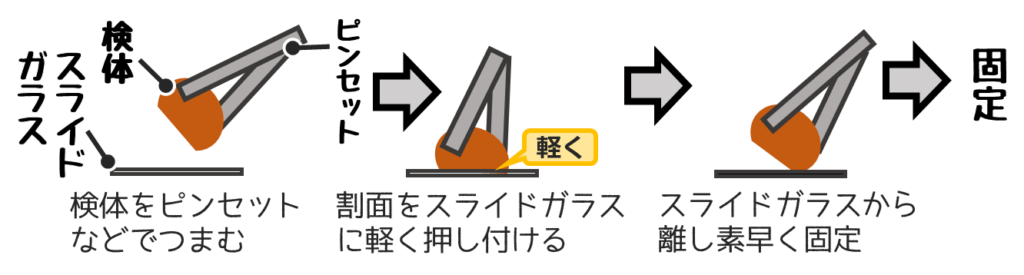
割面を押し付ける時は軽く押し付ける。
強く押し付けると細胞の挫滅が生じやすくなり、細胞の観察が困難になりやすい。
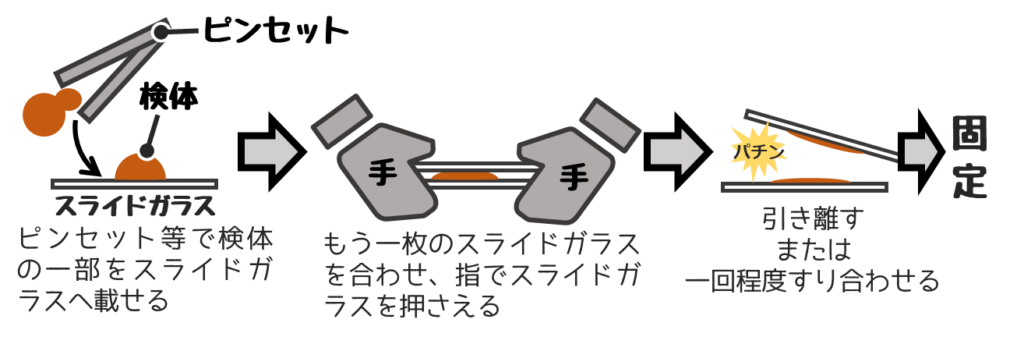
❺圧挫法(クラッシュ)
比較的柔らかい小組織片の用いる。
脳腫瘍組織でよく用いる。
❻吹き付け塗抹
穿刺吸引法で採取した細胞をガラスに吹き付ける方法。
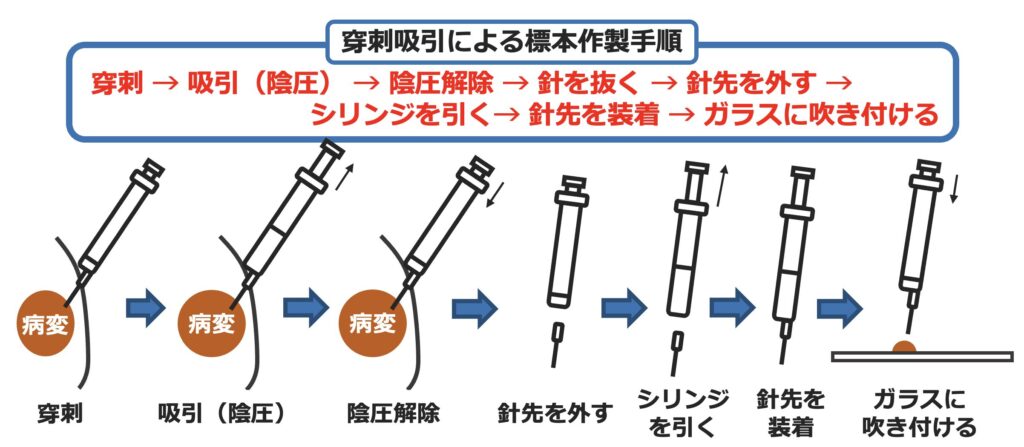
吹きつけた検体の性状によってその後の処理も変わる。
- 吹き付け後の基本的な処理
新しいスライドガラスを上から軽く合わせるようにして検体を薄く伸ばす(合わせ法)。 - 細胞成分が多く、厚みがある場合
かなり厚みがある場合は上から押さえて圧挫法を行う。 - 粘度が高い場合
軽くすり合わせ法を行う - 血液が多い場合
スライドガラスを傾けて血液を軽く除去した後、新しいスライドガラスを上から軽く合わせるようにして検体を薄く伸ばす(合わせ法) - 液状の検体が多く採取された場合
スライドガラスには出さず、空のスピッツに採取し、遠心後に引きガラス法などで塗抹する。また、針先に残った細胞はLBC固定液などで洗浄する。
❼集細胞法
集細胞法とは一旦細胞を集めてから塗抹する方法のこと。
以下の4種類がある。
A. 遠心沈殿法
B. 自動細胞収集法
C. ポアフィルター法(フィルター法)
D. セルブロック法

特徴などを1つずつ確認してみましょう
A. 遠心沈殿法
体腔液・尿・脳脊髄液・胆汁・膵液など全ての液状検体に用いる。
通常3,000rpm程度で遠心するが、脳脊髄液は低回転数(1,000rpm程度)で遠心する。
(細胞が壊れやすいため)
体腔液検体には少量の抗凝固剤を入れることもある。
(その他の検体では入れる必要はない。)

B. 自動細胞収集法
四角い穴が開いたチャンバーに液状検体を入れて遠心し、狭い範囲に塗抹する。
そうすることで細胞数が少ない検体を効果的に塗抹することが可能。
逆に細胞数が多い検体には不適。
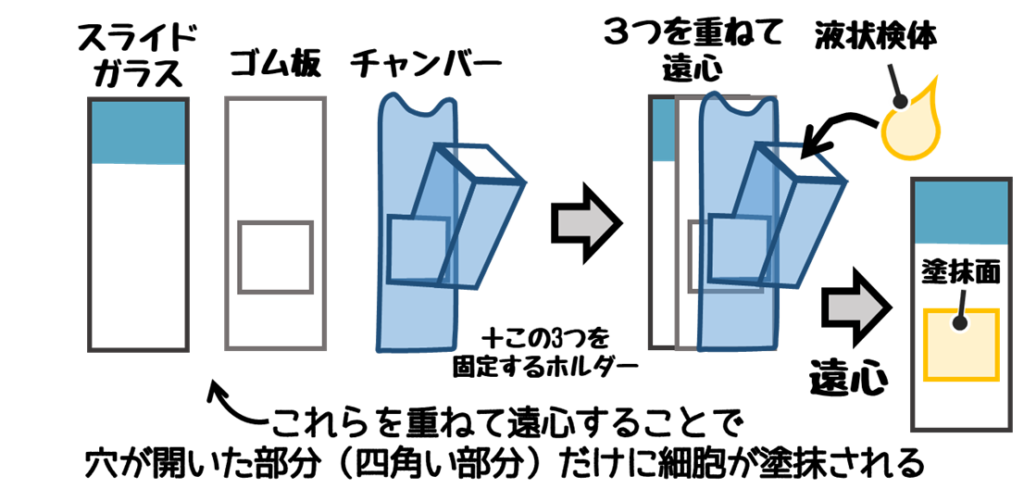
- 脳脊髄液
- 尿
C. ポアフィルター法(フィルター法)
直径5~10µm程度の孔があいたメンブレン(膜)フィルターに検体を通すことで、癌細胞などの大きな細胞だけメンブレン上に残る。
細胞が載ったメンブレンごとスライドガラスに載せる。
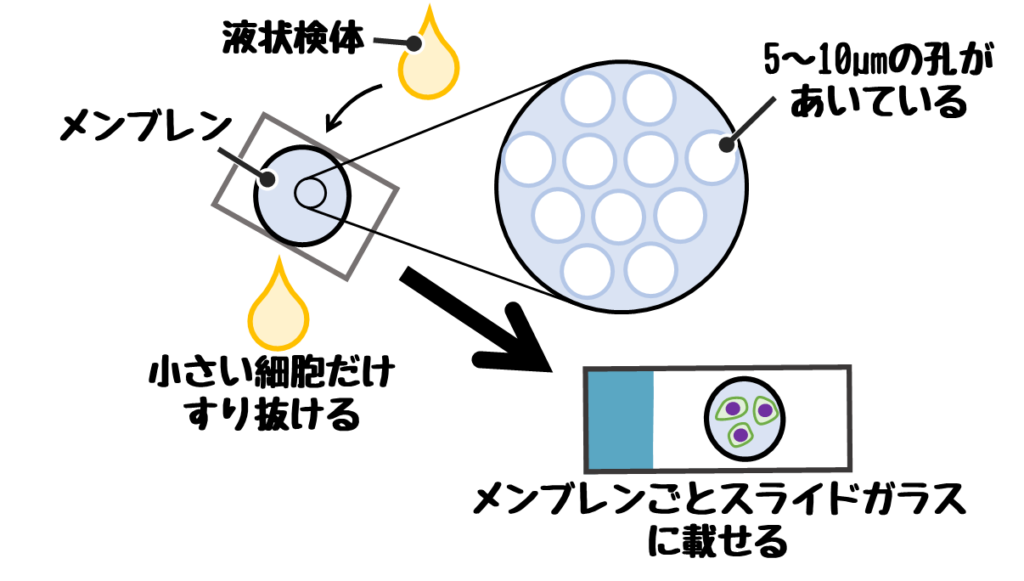
細胞回収率が高いため細胞数が少ない検体に特に有効。
粘度が高い検体は濾過できないため有効ではない。
D. セルブロック法
液状検体をパラフィンブロックにする方法。
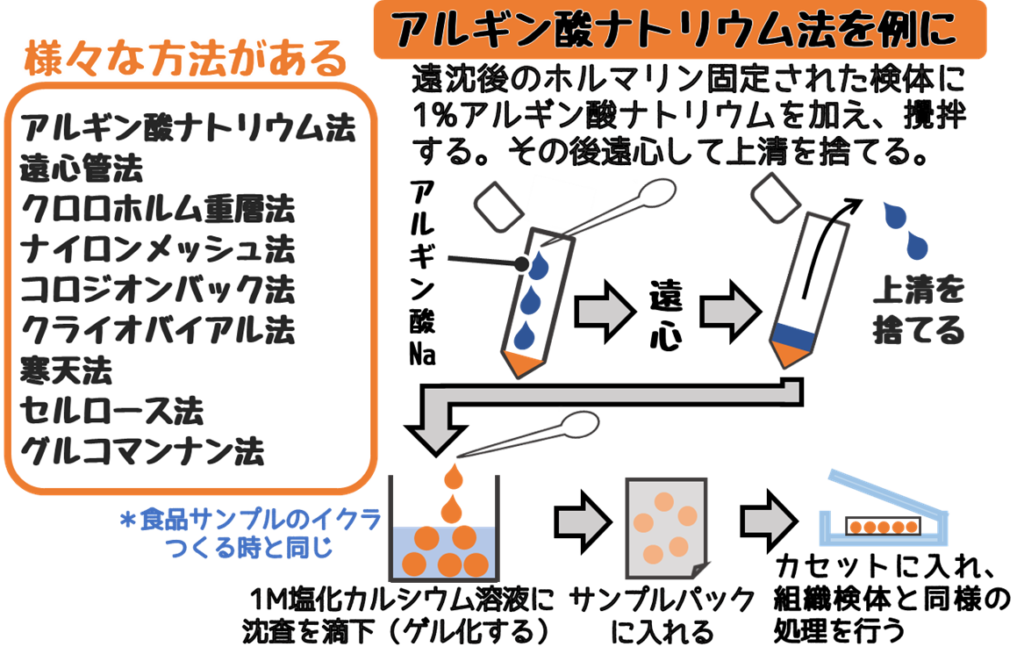
組織と同様の操作を行うため以下を特徴とする。
細胞診の固定方法2つ
細胞診検体の固定は次の2種類が多い。
- 湿固定(95%エタノール)
パパニコロウ染色などを行う際に用いる。 - 乾燥
主にギムザ染色を行う際に用いる。
ドライヤーなどの冷風で急速に乾燥させる。
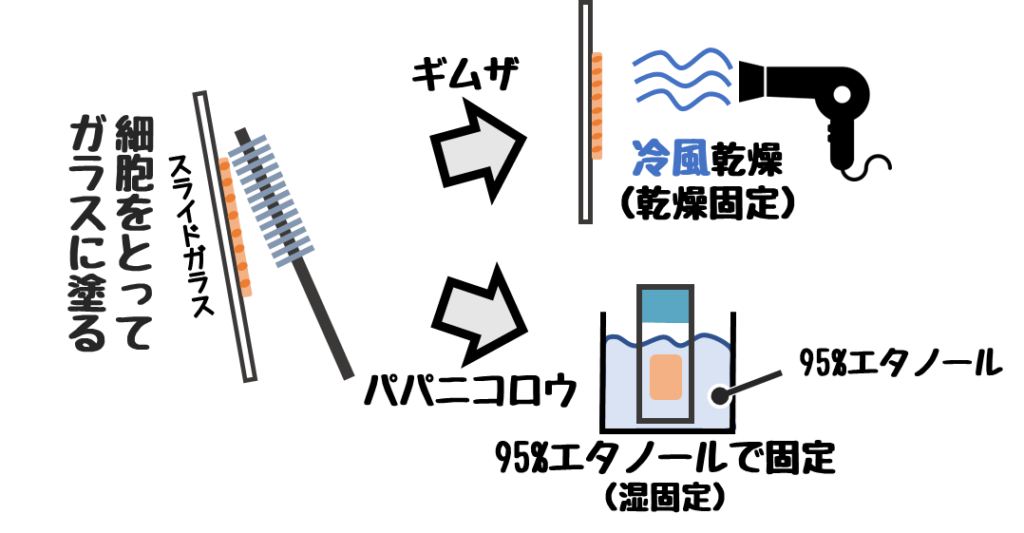
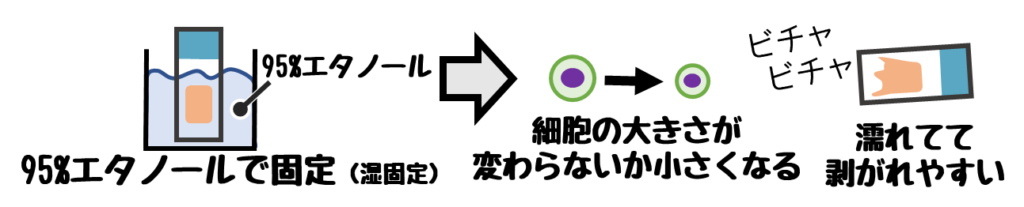
❶湿固定
液体を使う固定方法の総称。
一般的にはホルマリンとエタノールの2種類があり、細胞診では95%エタノールを用いる。

最低15分以上、可能であれば30分以上は固定したい。
- 脱水によって細胞が収縮傾向を示す
- 濡れるため細胞が剥離しやすい
- メチレン架橋が生じない
- 脂肪は溶出するため脂肪の検出には不適
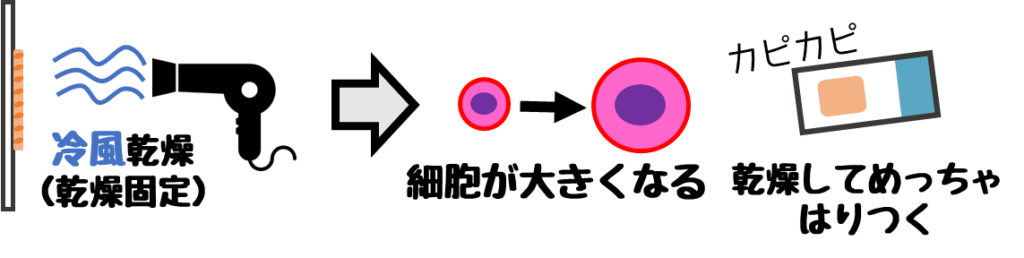
❷乾燥固定
ドライヤーなどを用いて塗抹後に冷風で急速に乾燥させる方法。
主にギムザ染色時に使う。
- 細胞が大きくなる
- 細胞が剥がれにくい
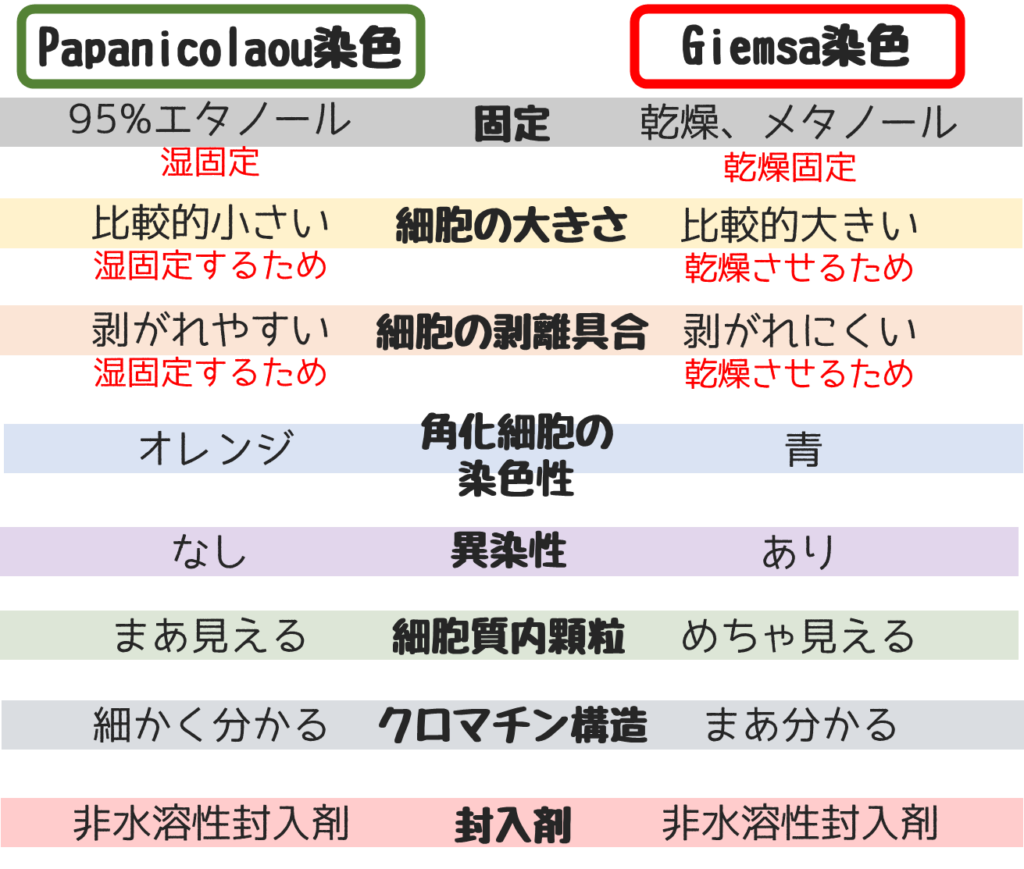
細胞診の主な染色2つ
- パパニコロウ染色
ほとんどはこの染色を行う。
迅速パパニコロウ染色はショール染色と呼ばれる。 - ギムザ染色
この染色は以下の検体によく使われる。- 体腔液(腹水、胸水、髄液)
- 気管支洗浄液
- リンパ節検体
- 唾液腺検体
など
迅速ギムザ染色はサイトクイックやディフクイックと呼ばれる。

それぞれの染色の特徴は以下の比較表で覚えよう!
細胞診検体では、以下の特殊染色も用いられる。
細胞所見のまとめ(ベセスダシステム含む)
- 一般的な悪性所見
- 腺癌の所見
- 扁平上皮癌の所見
- 小細胞癌の所見
- ベセスダシステム
- 婦人科細胞診の画像問題
- トリコモナス原虫
- カンジダアルビカンス
- ヘルペスウイルス
- 正常扁平上皮細胞
- 軽度異形成(HPV感染)
- 高度異形成
- 上皮内癌
- 腺癌
- 扁平上皮癌
- 呼吸器細胞診の画像問題
- 正常気管支上皮細胞
- 組織球
- 腺癌
- 扁平上皮癌
- 小細胞癌
- 体腔液細胞診の画像問題
- 反応性中皮細胞
- 腺癌
- 泌尿器細胞診の画像問題
- 尿路上皮癌
悪性腫瘍細胞の特徴(所見)
一般的な悪性所見
まずは一般的な悪性所見を覚えましょう。
所見には以下の3つがあり、それぞれに含まれる悪性所見を覚えたい。
- 背景
メインとなるような上皮細胞や腫瘍細胞ではない部分のこと。
例えば子宮頸部などでは扁平上皮や円柱上皮が出現し、背景には炎症細胞が見られるなど。 - 出現様式
細胞がどのように出現しているか。
例えばバラバラなのか塊なのかなど。 - 細胞所見
1つ1つの細胞の所見。
細胞は細胞質と核に大別でき、それぞれの色や構造的な違いを見る。
❶ 背景の悪性所見
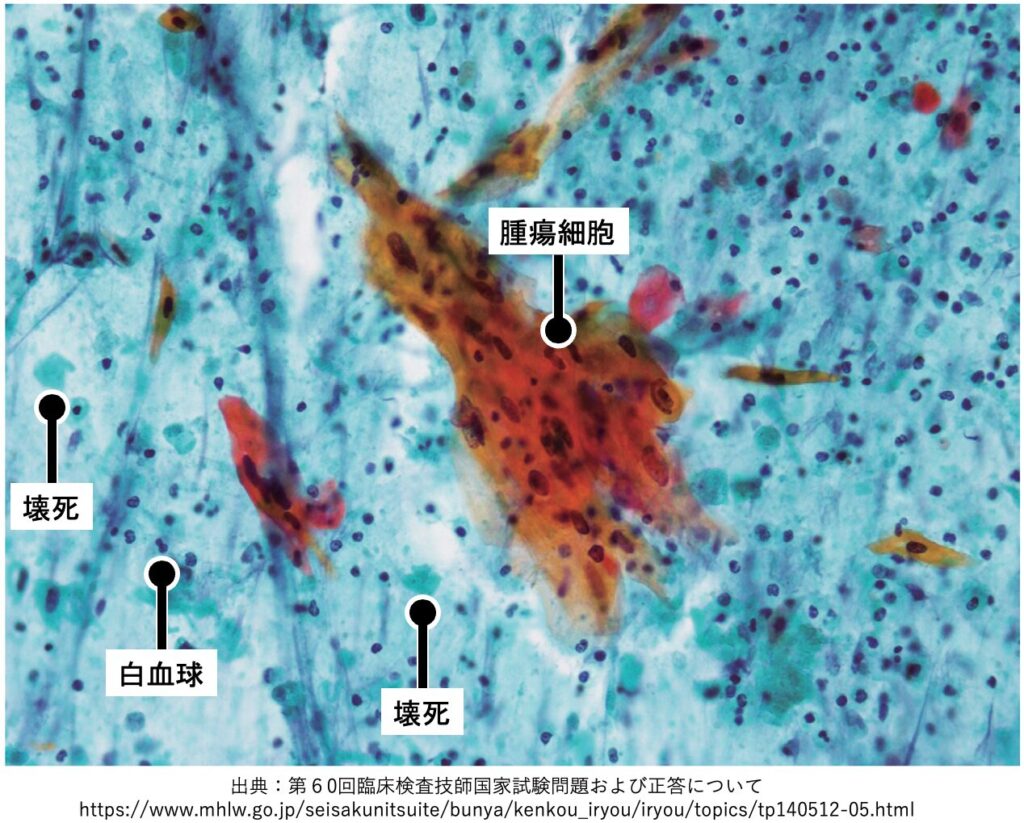
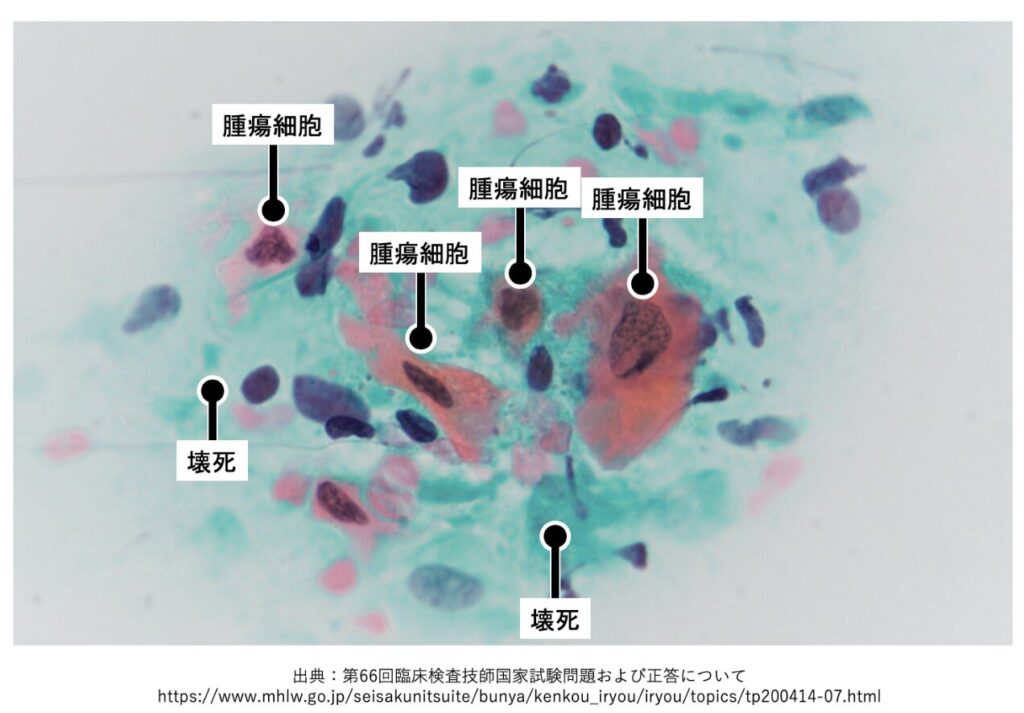
●壊死
モヤっとした無構造な物質でライトグリーンやエオジンに染まるものが多い。
●出血
検体採取時に出血することもあるため一概に悪性とも言えなが、腫瘍によっては出血性背景が悪性所見ともなる。
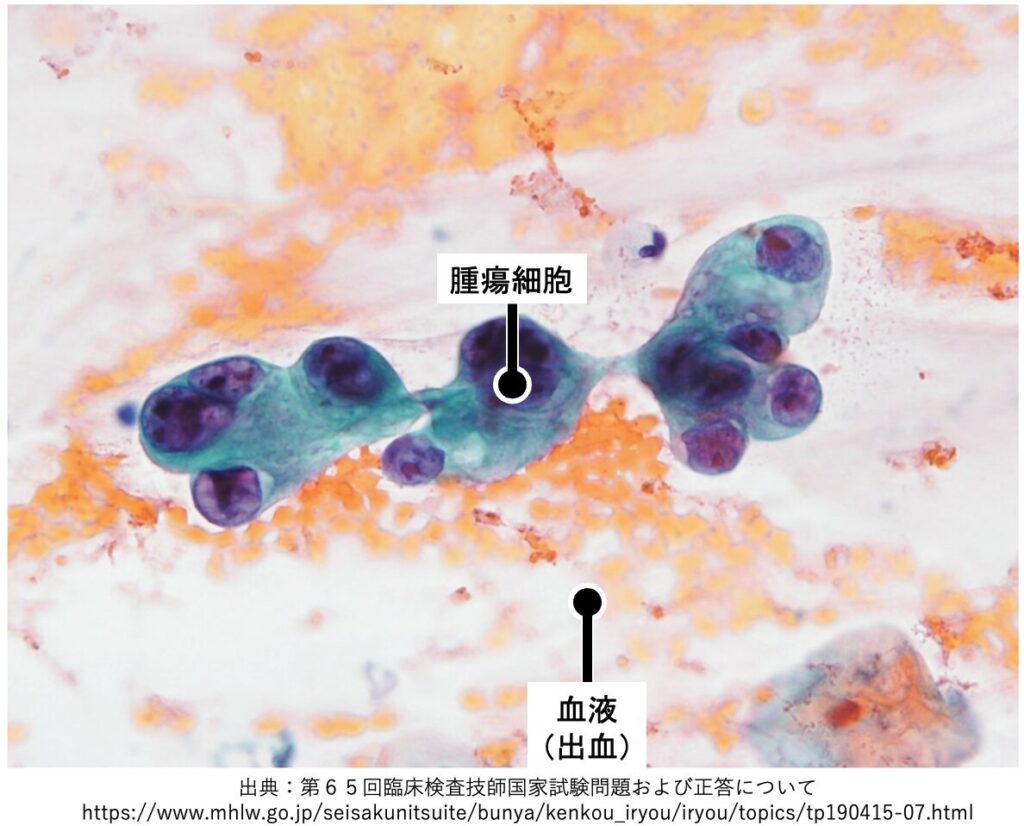
●タンパク成分
腫瘍の種類によってはアミロイドなどのタンパク成分を背景にみる。

●核線
核が壊れて線を引いたもの小細胞癌や悪性リンパ腫などで見られやすい。
正常のリンパ球でも核線を見ることもある。

●小体
腫瘍によって細胞外や細胞内に小体(何らかの構造物)がみられる。
例えば漿液性癌の背景には石灰化小体が見られるなど。
種類によって形状は様々。
以下の2番目のポストの構造物が石灰化小体。
❷ 出現様式の悪性所見
●大型細胞集塊
大きな細胞の集まり、塊のこと。
以下のXのポストで見られる集塊は比較的大型と言える。
●立体的集塊
集塊に立体性がある状態で腺癌に多い。
以下の画像ではピントが合っていない部分がある。
それは立体的であるためである。
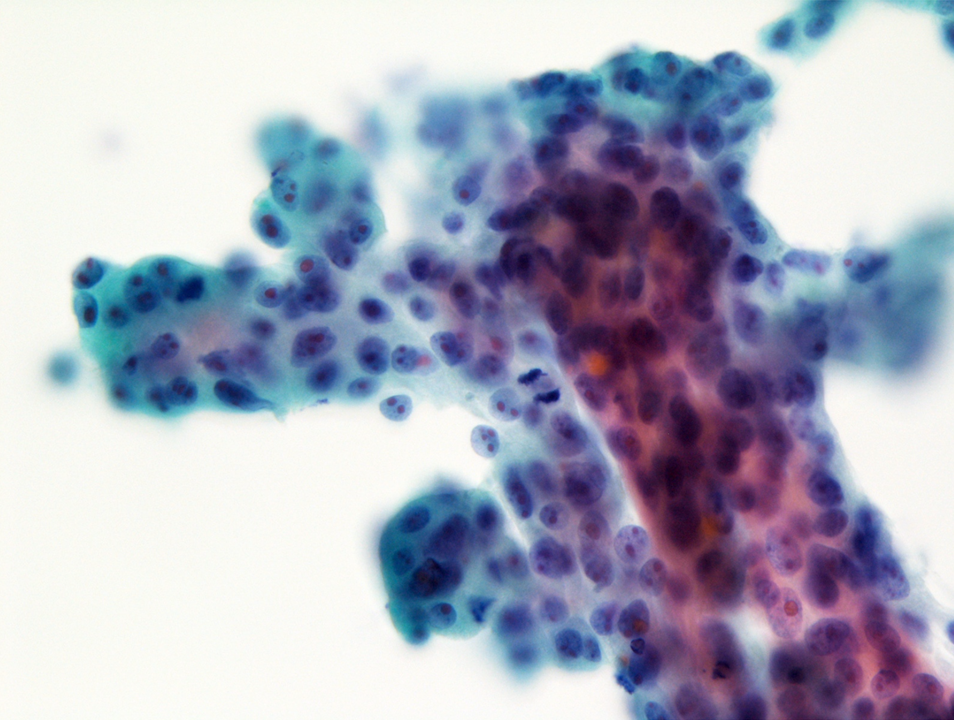
平面的な集塊は以下の2段目のポストのように全てにピントが合うような薄いペラペラな集塊を指す。
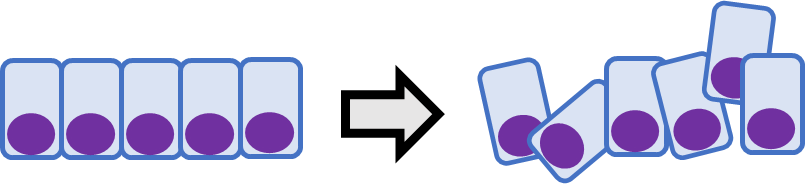
●結合性の低下
以下の画像のように集塊でなく、バラバラに出る。
孤立散在性や孤在性と呼ばれる。
正常の上皮性細胞は結合しているため、結合性の低下は悪性などの可能性を考える。
一方、リンパ球などの非上皮性細胞は正常で結合性がないため腫瘍化しても結合性はない。
●細胞極性の乱れ
良性では極性(向きや核の位置など)がそろっていることが多いが、悪性は乱れることがある。
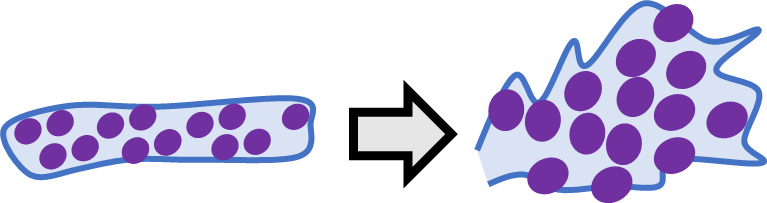
●不整形集塊
正常の集塊構造と形が変わっている状態全般を指す。
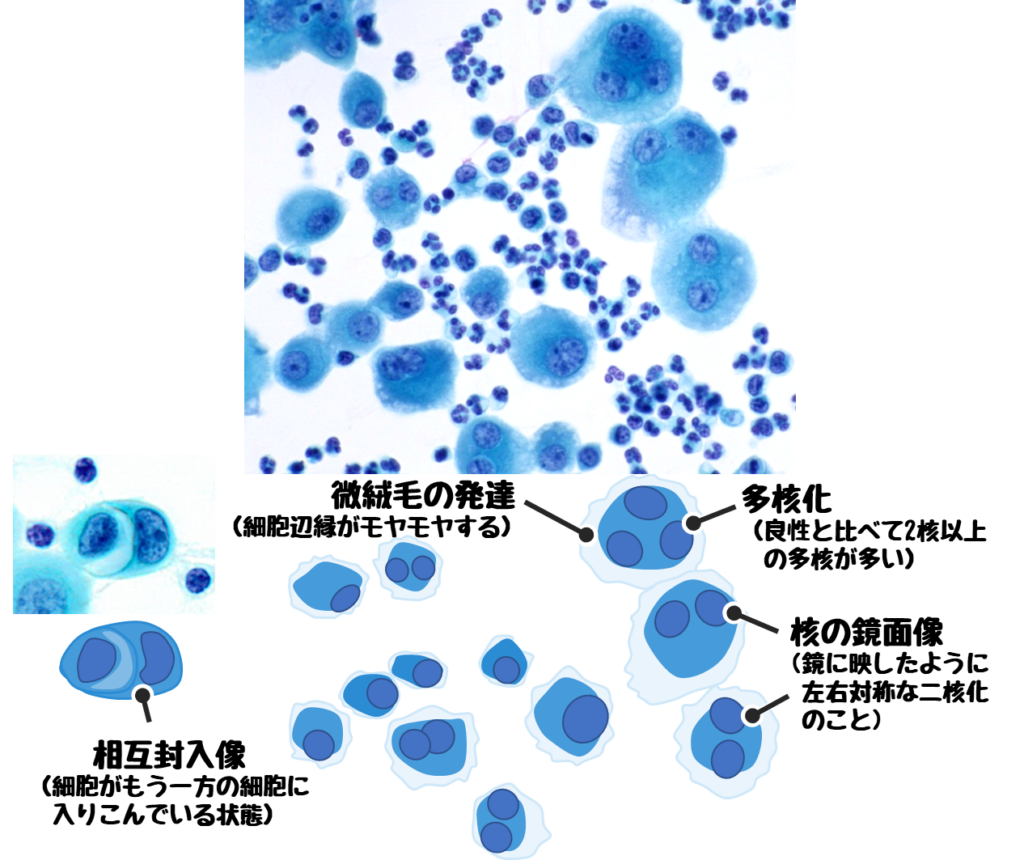
●相互封入像
一つの細胞に別の細胞が取り込まれている状態。
カニバリズムとも呼ばれる。
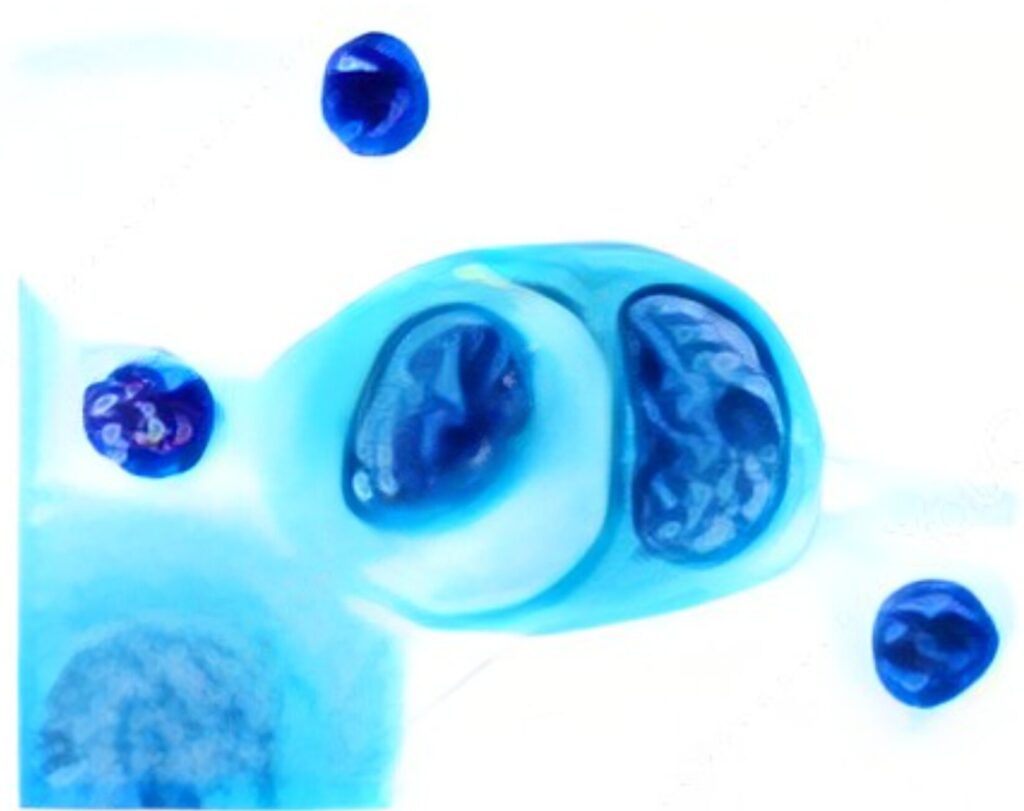
自然尿や喀痰などの剥離細胞診検体で見られる場合は悪性の可能性が高い。
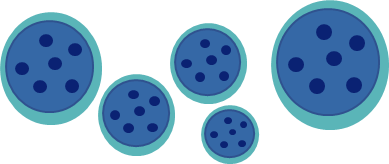
❷ 細胞所見の悪性所見
●細胞や核の大小不同
細胞の大きさがバラバラな状態。
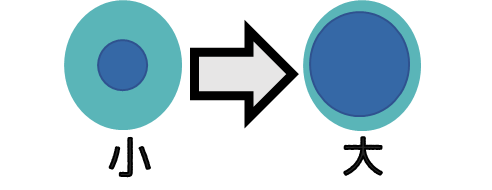
●N/C比の増大
細胞質に対する核が占める割合。
Nは核で細胞質はCを表す。
高いほど悪いことが多い。
●核形不整
核の形がいびつな状態。
核形が不正な場合は悪いことが多いが、円形だからといって悪くないとは言えない。
円形が特徴的な腫瘍もある。

●核縁肥厚
核の縁が厚くなっている状態。

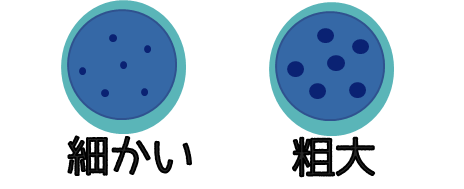
●粗大なクロマチン
クロマチン顆粒が大きくなっている状態。
●核小体の腫大
核小体が大きくなっている状態。
核小体があるだけでは特に問題ない。
腫大や数の増加、形の不整などが問題となる。
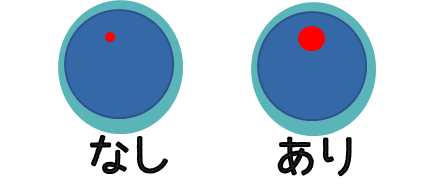
●核小体の増加
核小体の数が以上に多い状態。
核小体があるだけでは特に問題ない。
腫大や数の増加、形の不整などが問題となる。

●核分裂像
細胞分裂が起きている像。
正常でも見られるが、数が多い場合は悪いことがある。

●細胞質内小腺腔
細胞質内にみられる特殊な空胞。
乳腺の浸潤性乳管癌や小葉癌などで見られやすい。

●核内の封入体
核内にみられる好酸性、好塩基性封入体または細胞質の嵌入(かんにゅう)像のこと。
ウイルス感染や甲状腺乳頭癌などでみられる。

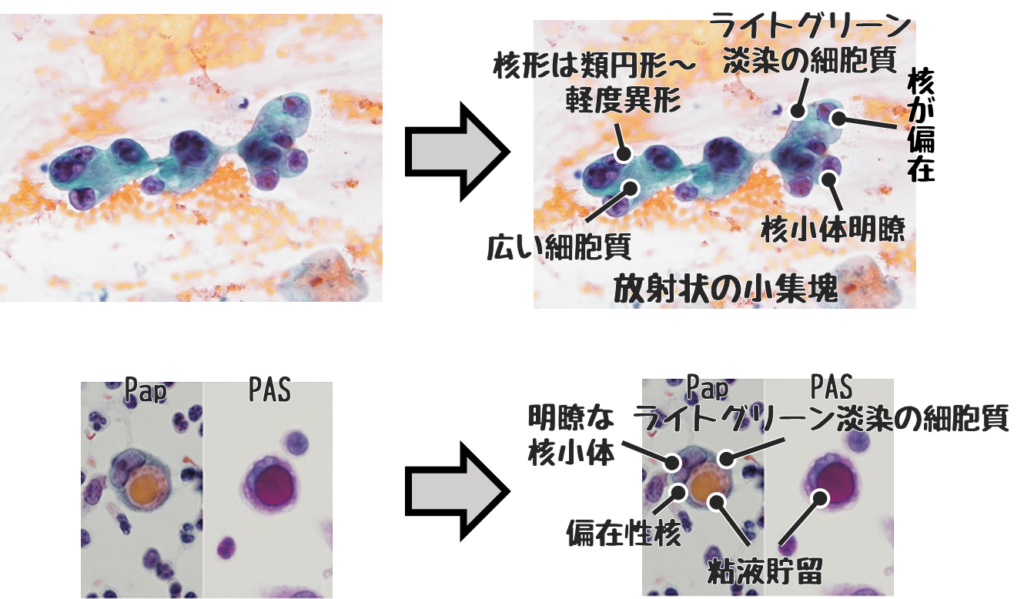
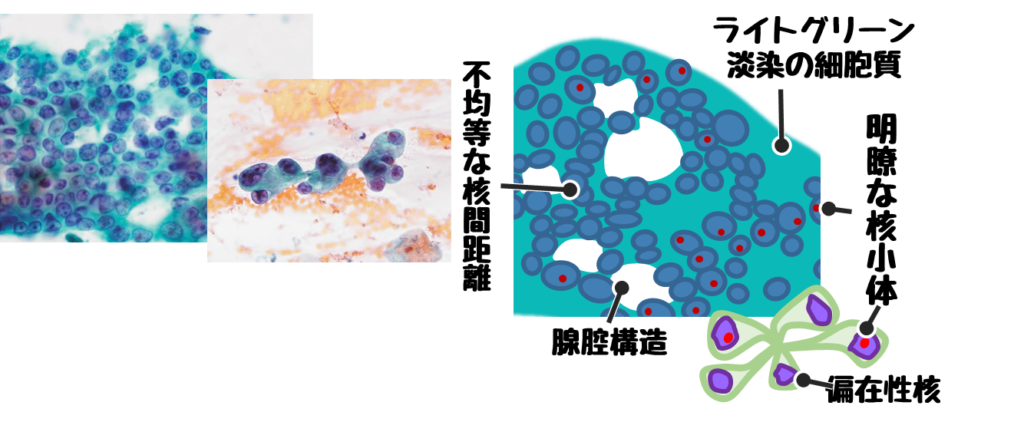
腺癌の所見
腺癌とは円柱上皮細胞や立方上皮細胞が癌化したもの。
- 集塊はシート状、立体的重積、放射状、印環細胞癌は孤立散在性に出現。
- ライトグリーン淡染の広い細胞質
- 腺腔形成
- 粘液貯留
- 偏在性核
- 軽度核異型
- 細顆粒状~顆粒状のクロマチン
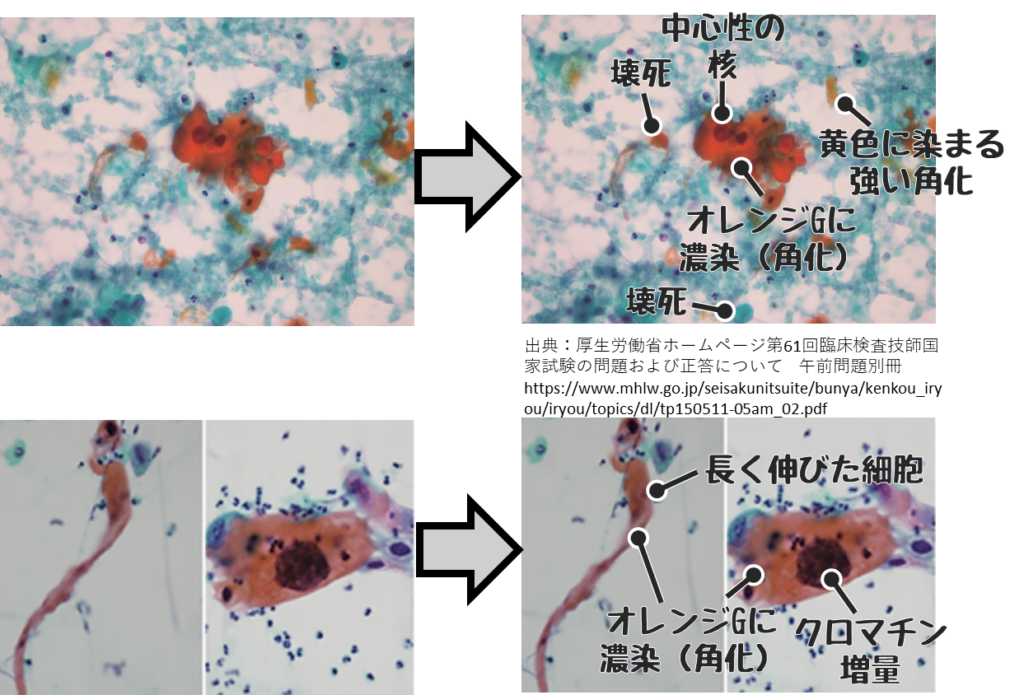
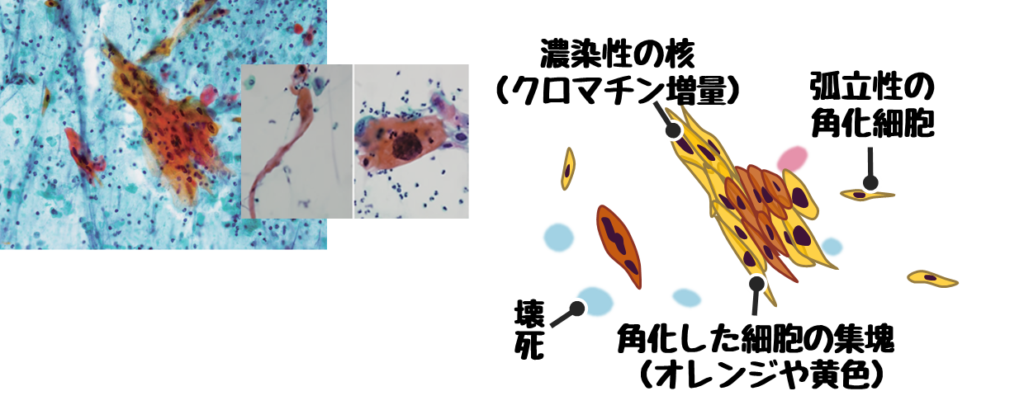
扁平上皮癌の悪性所見
扁平上皮癌とは重層扁平上皮細胞が癌化したもの。
- 背景に壊死が見られる
- 孤立性に出現する
- ライトグリーンやオレンジGなど多彩な染色性を示す
- 角化細胞(強いオレンジGに染まる細胞)
- 癌真珠(細胞が同心円状構造というぐるぐる構造)が出現する
- 線維状、蛇状、オタマジャクシ状など細長い細胞が見られる。
- 強い核形不整とクロマチン増量
※国試ではオレンジに強く染まる細胞があれば扁平上皮癌の可能性が高い。
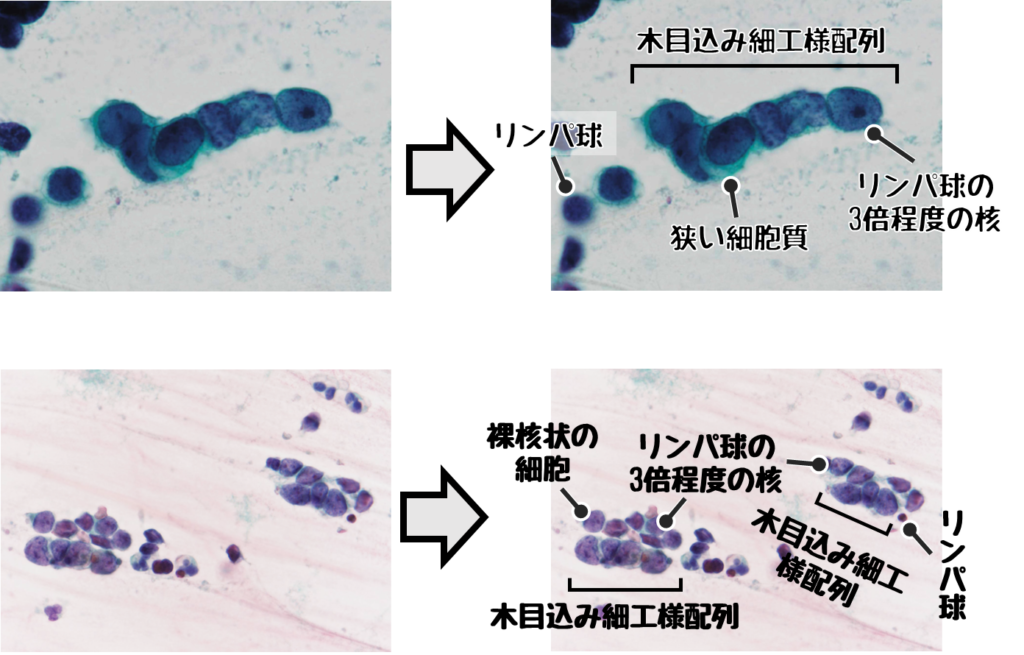
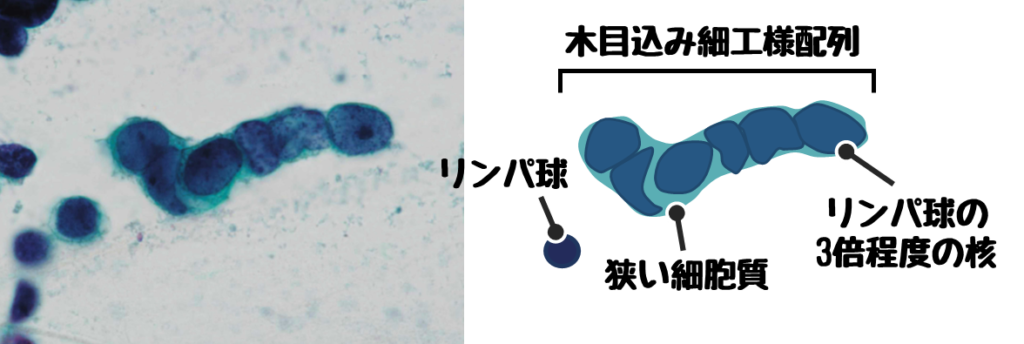
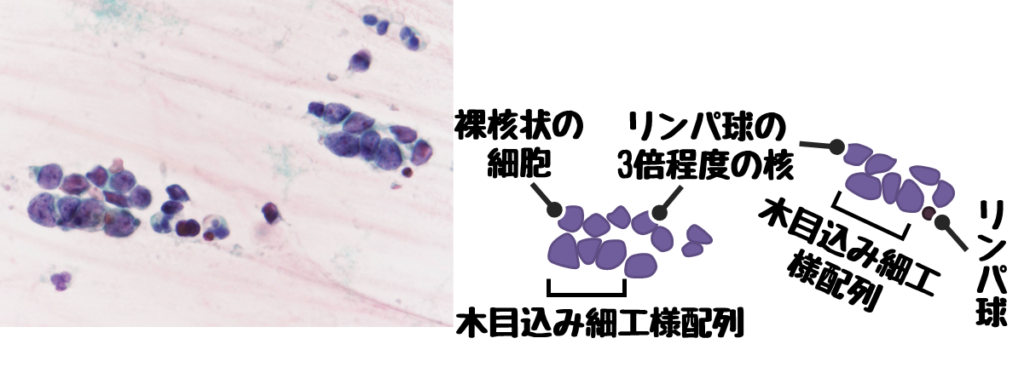
小細胞癌の悪性所見
小細胞癌は神経内分泌細胞が癌化したもの。
- 木目込み細工様配列
- 狭い細胞質と高いN/C比(裸核状)
- リンパ球3倍程度の細胞の大きさ
子宮頸部細胞診のポイント
問題文に”子宮頸部”がある場合は以下の7つを考える。
- 正常扁平上皮細胞
- ヘルペス感染細胞
- トリコモナス
- 軽度異形成
- 上皮内癌
- 扁平上皮癌
- 腺癌
この7つを覚えたら以下の2つも覚えたい。
- カンジダアルビカンス
- 高度異形成
また、ベセスダシステムも必ず理解しておきたい。
❶正常扁平上皮細胞
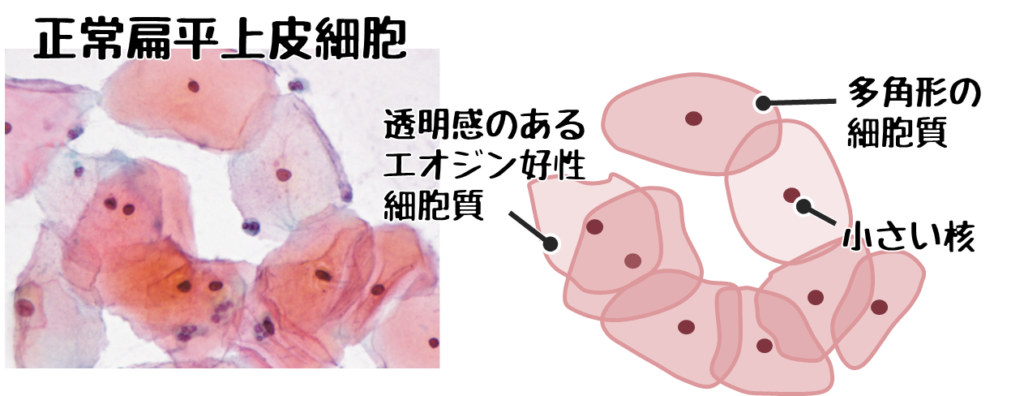
出典:第67回臨床検査技師国家試験問題および正答について
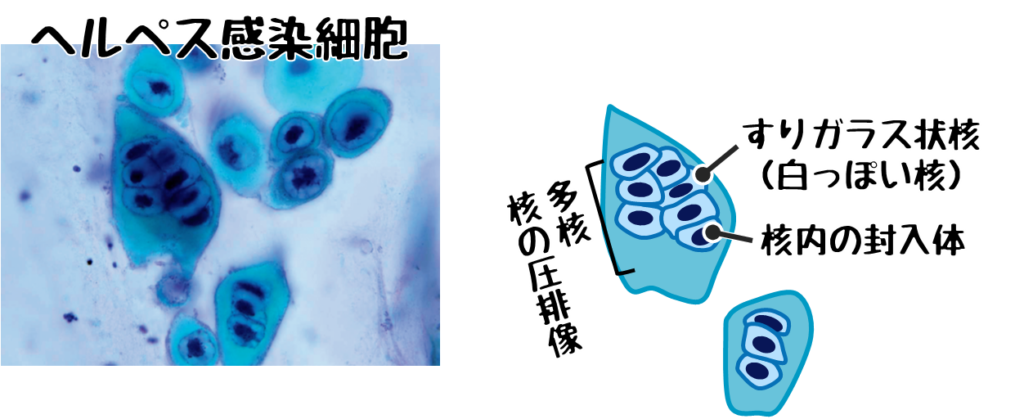
❷ヘルペスウイルス感染細胞
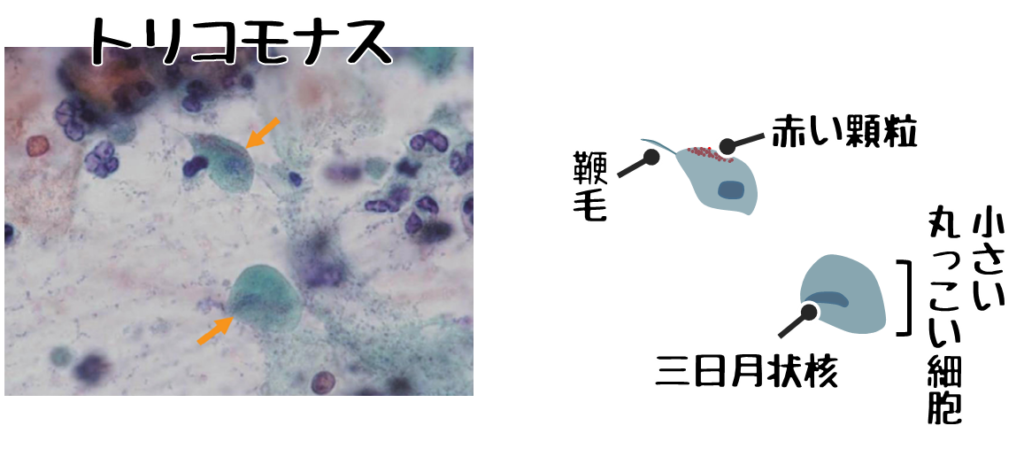
❸トリコモナス
❹軽度異形成
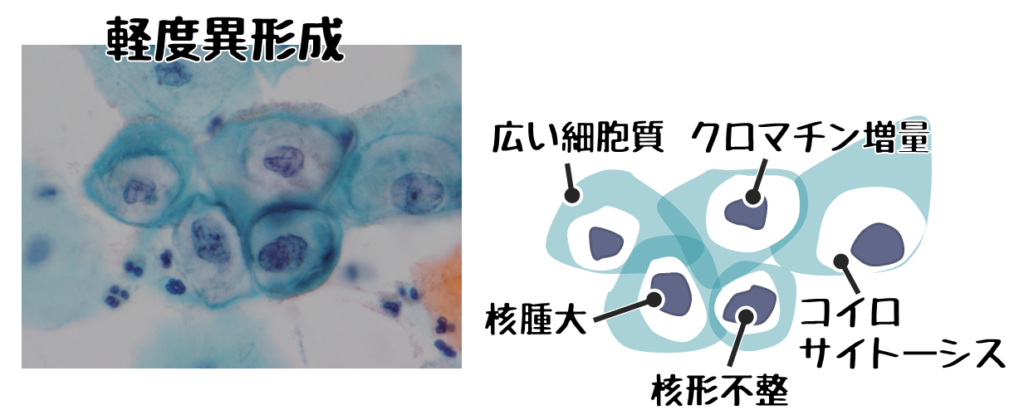
出典:第61回臨床検査技師国家試験問題および正答について
❺上皮内癌
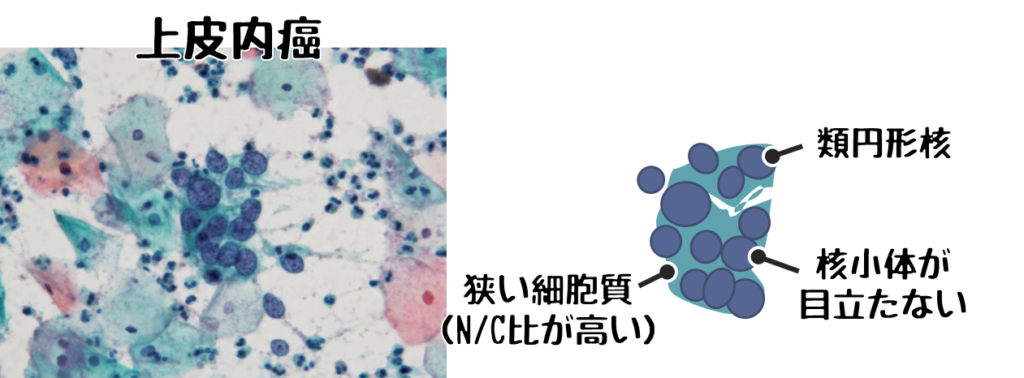
❻扁平上皮癌
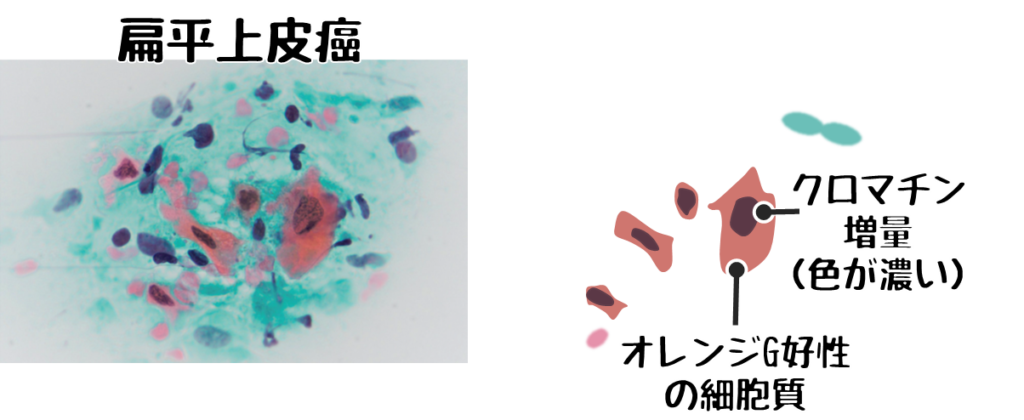
❼腺癌
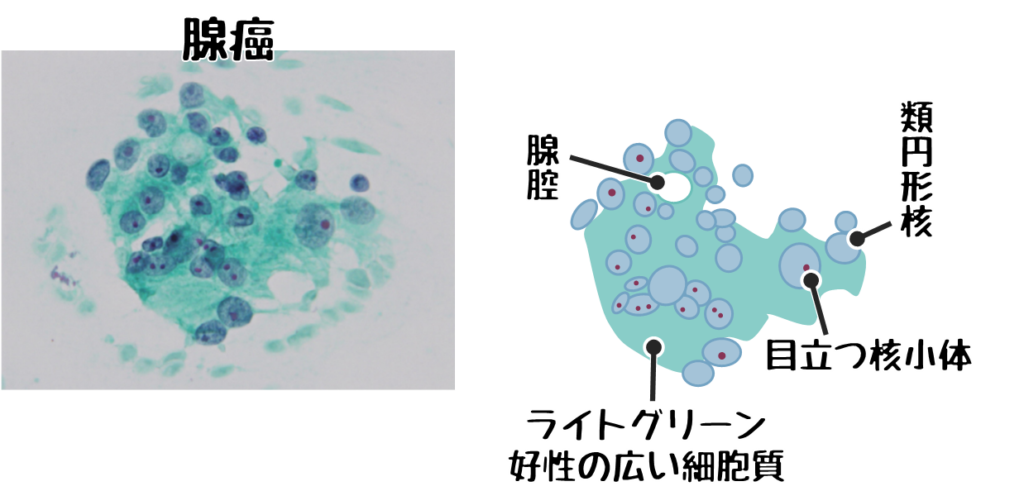
出典:第64回臨床検査技師国家試験問題および正答について
❽カンジダ・アルビカンス
❾高度異形成
ベセスダシステムとは細胞診の分類方法のこと
ベセスダシステムは子宮頸部や甲状腺の細胞診に使われる分類方法のことです。
国試では子宮頸部のベセスダシステムを覚えましょう。
どこに何が分類されるかを覚えておこう!
| ベセスダシステム | 含まれるもの |
|---|---|
| NILM | 完全な陰性 炎症 感染症 |
| ASC-US | LSILか迷うもの |
| LSIL | 軽度異形成 |
| ASC-H | HSILか迷うもの |
| HSIL | 中等度異形成 高度異形成 上皮内癌 |
| SCC | 扁平上皮癌 |
| AGC | 異型のある腺細胞で腺癌か迷うもの |
| AIS | 上皮内腺癌 |
| Adenocarcinoma | 腺癌 |
| Other malig | 小細胞癌など上記以外の悪性腫瘍 |
69回午後46
Bethesdaシステムの判定で陰性はどれか.
1 ASC-US
2 HSIL
3 LSIL
4 NILM
5 SCC
- 答え
-
4 NILM
呼吸器細胞診のポイント
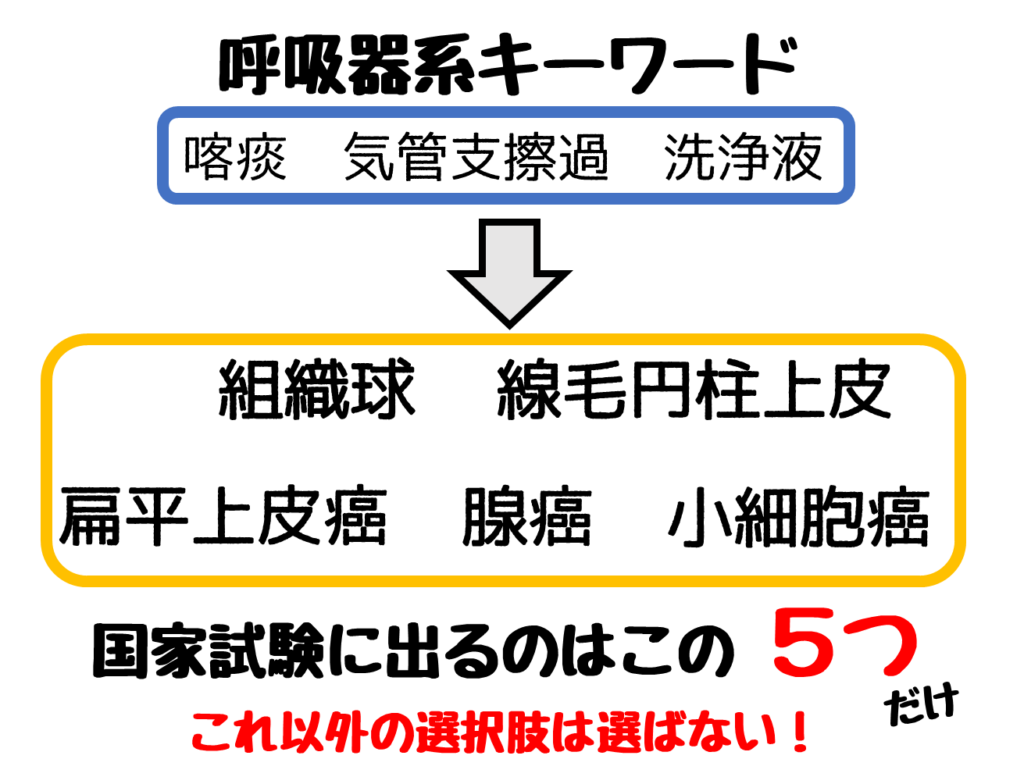
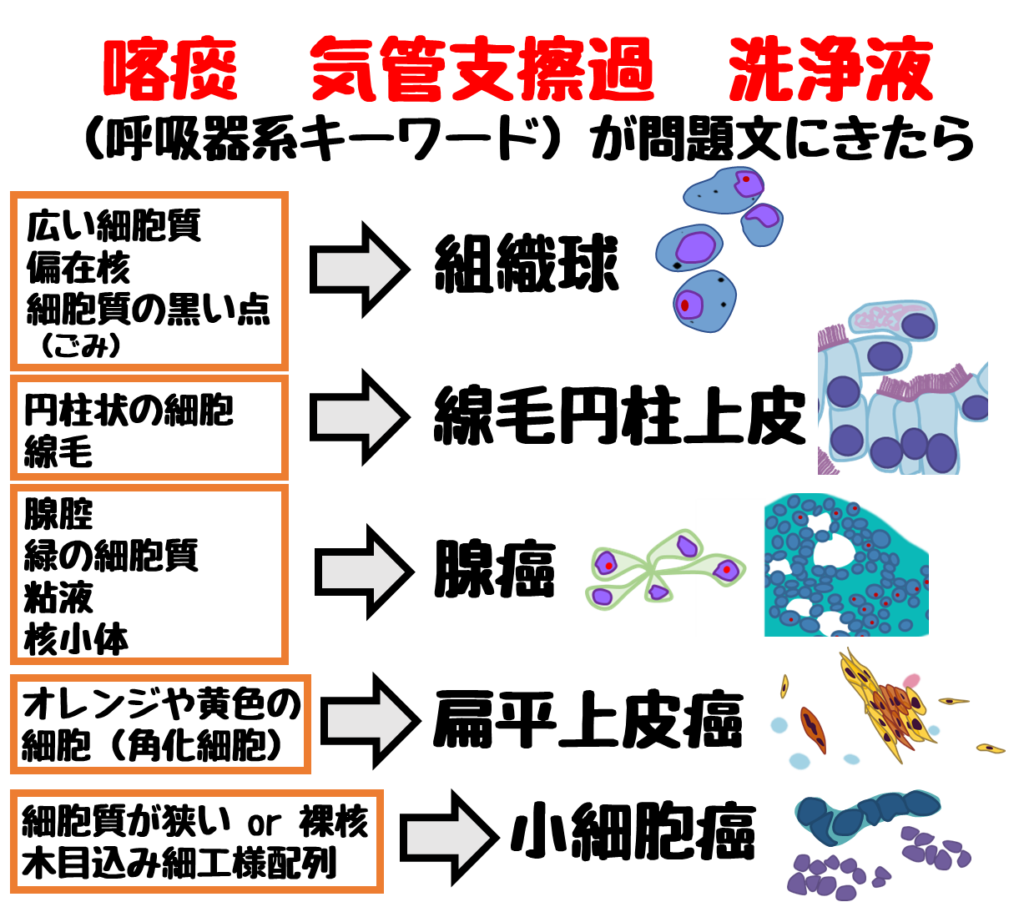
問題文に呼吸器系キーワードが出たら下の5つを考えよう。
- 組織球
- 線毛円柱上皮細胞
- 扁平上皮癌
- 腺癌
- 小細胞癌
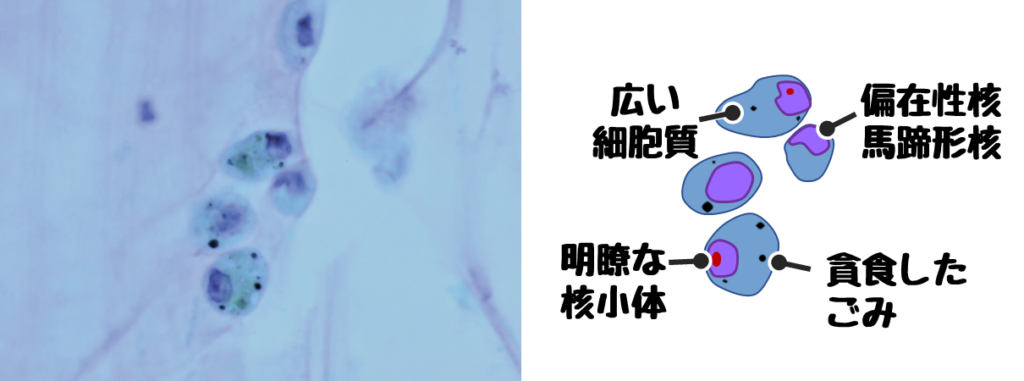
❶組織球
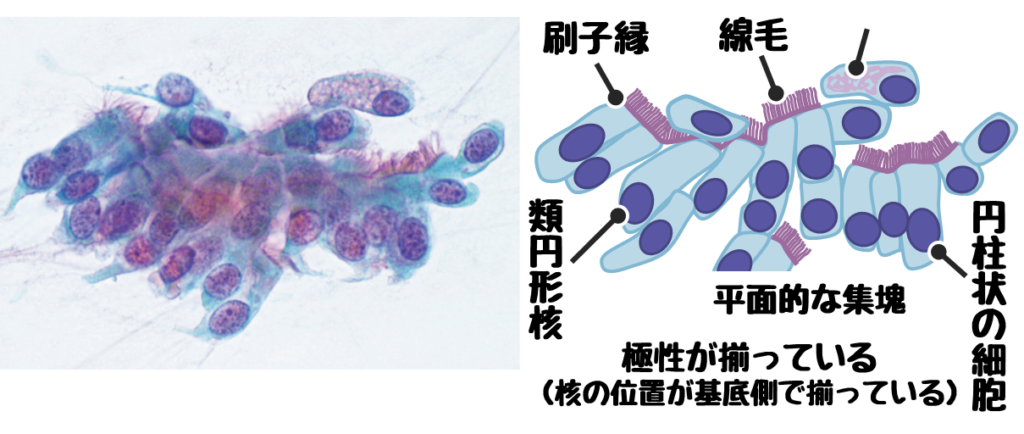
❷線毛円柱上皮細胞
❸扁平上皮癌
❹腺癌
❺小細胞癌
※木目込み細工様配列とは細胞同士がギュッと押し合っている様子を表した言葉
体腔液細胞診のポイント
問題文に体腔液キーワード(腹水、胸水)が出たらまずは下の4つを考えよう。
- 反応性中皮細胞
- 組織球(他分野と同じ)
- 腺癌(他分野と同じ)
- 中皮腫
❶反応性中皮細胞
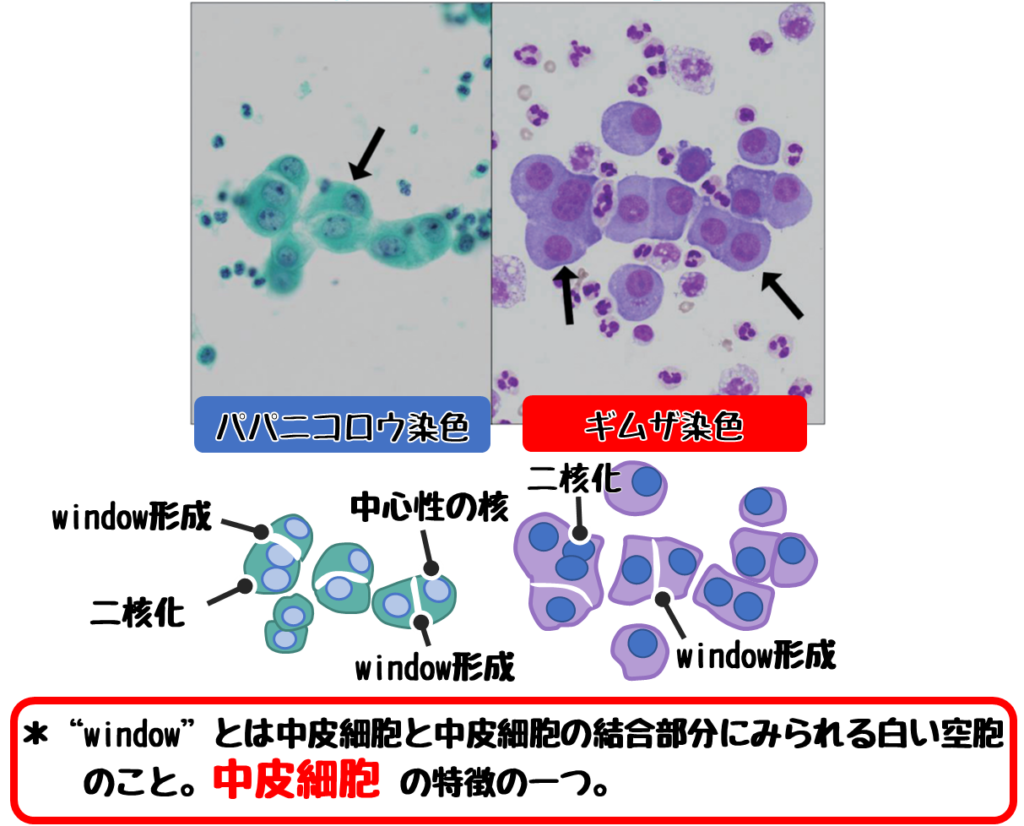
❹悪性中皮腫